Нейросенсорная тугоухость - причины, симптомы, проведение аудиограммы, лечение и восстановление слуха
Согласно данным официальной медицинской статистики, с проблемами слуха сталкивается 2% населения земного шара, и преимущественно у этих людей диагностируется нейросенсорная или сенсоневральная тугоухость. Особенно часто она возникает у лиц старше 65-ти лет, но не обходит стороной даже маленьких детей, поскольку может носить врожденный характер. Как проявляется данное заболевание, чем опасно и поддается ли лечению?
Что такое нейросенсорная тугоухость
Ослабление слуховой функции разной степени (от проблем с распознаванием тихой речи до состояния близкого к глухоте) в официальной медицине получило название «тугоухость». Приставка же «нейросенсорная» (в некоторых источниках «сенсоневральная» или «перцептивная») добавляется, когда наблюдается повреждение звуковоспринимающего аппарата. Патологический процесс может располагаться на разных участках:
- нервные проводники (происходит поражение слухового нерва);
- ствол или кора головного мозга;
- клетки улитки внутреннего уха;
- центральные отделы слухового анализатора (слышимость хорошая, но звуки воспринимаются неразборчиво).
Помимо нейросенсорного типа в международной классификации болезней (МКБ-10) упоминаются смешанный и кондуктивный. Последний – это тугоухость, при которой нарушается проведение и усиление звуковой волны к внутреннему уху в среднем (слуховые косточки) и наружном. Смешанный содержит в себе черты обоих типов, поэтому к нему применима клиническая картина рассматриваемого ниже нейросенсорного нарушения слуха.
Классификация
Рассматривать разновидности тугоухости нейросенсорного характера можно по нескольким критериям. Если ориентироваться на ее происхождение, то она будет врожденной или приобретенной: последняя встречается значительно чаще. Основными же критериями для классифицирования такого типа тугоухости являются:
- расположение патологии;
- темпы развития болезни;
- степень глухоты.
Ввиду того, что нейросенсорный дефект слуха обуславливается поражением только нервного ствола, а мозг не затрагивается, преимущественно патология является односторонней (право- или левосторонней). Двусторонняя нейросенсорная тугоухость диагностируется реже и подразделяется на:
- симметричную – когда с обеих сторон наблюдаются одинаковые проблемы со слухом;
- асимметричную – при разности нарушений звуковосприятия (1-ое ухо слышит лучше, чем 2-ое).
Не последним по значимости критерием является темп развития болезни, при котором учитывается скорость, с которой патология дает о себе знать, и длительность сохранения основных симптомов. В официальной медицине выделяют такие формы тугоухости по нейросенсорному типу:
- Внезапная – симптоматика развивается быстро (преимущественно за 12 ч.), сохраняется на протяжении нескольких недель (до 3-х).
- Острая – признаки болезни начинают себя проявлять и усиливают интенсивность в течение 3-х дней, сохраняются на протяжении месяца.
- Подострая – развитие симптоматики происходит в течение 1-3 недель, беспокоит проблема от месяца до 3-х.
- Хроническая – темпы развития такие же, как при подострой форме, но болезнь проявляет себя несколько месяцев (дольше 3-х) и может провоцировать нарушения, не поддающиеся восстановлению (включая атрофию слухового нерва).

Степени
Самой распространенной классификацией данного заболевания является его подразделение на 5 степеней, где последняя – анакузия или абсолютная глухота, при которой порог слышимости составляет 90 дБ и больше. Остальные варианты отклонения от нормы можно увидеть в таблице:
| Степень заболевания | Порог слышимости (дБ) | Восприятие речи шепотом (расстояние) | Восприятие разговорной речи (расстояние) |
|---|---|---|---|
| 1-ая | 25-39 | 3 м | 6 м |
| 2-ая | 40-54 | 1 м | 4 м |
| 3-я | 55-60 | не воспринимается | 1 м |
| 4-ая | 70-89 | не воспринимается | только громкая речь вплотную |
Причины
Предпосылки к развитию нейросенсорных проблем со слухом могут являться приобретенными или врожденными: последние встречаются реже. Когда они носят генетический характер, при котором тугоухость передается по наследству, возможны 2 версии ее развития:
- Если у любого из родителей есть доминантный аутосомный ген, который обуславливает глухоту, ребенок с 50%-ной вероятностью его получит.
- Если у обоих родителей присутствует рецессивный ген, обуславливающий эту болезнь, ребенок ее получит только при одновременном приеме генов отца и матери.
Развитию врожденной тугоухости такого типа могут способствовать и нарушения внутриутробного развития плода, возникшие на фоне алкогольной зависимости матери (64% всех случаев), либо если женщина во время беременности перенесла сифилис. К факторам, способствующим развитию врожденной тугоухости, врачи относят и:
- преждевременные роды;
- внутриутробное заражение вирусом краснухи;
- заражение ребенка хламидиозом во время родов;
- гиперплазию плоского эпителия среднего уха (инвазивная опухоль, разрушающая структуры среднего уха);
- аплазию улитки среднего уха;
- дефекты хромосом.
Причин, приводящих к приобретенной тугоухости нейросенсорного характера, значительно больше, но механизма поражения всего 2: нарушение микроциркуляции слуховых рецепторов или сдавление волокон нерва тканями, которые его окружают. Основные группы факторов риска:
- Перенесенные инфекции – преимущественно вирусные (некоторые возбудители способны поражать нервную ткань), бактериальные. К ним относят грипп, парагрипп, вирус простого герпеса, сифилис, корь, эпидемический паротит, краснуху, скарлатину, СПИД, воспалительные процессы при менингите (воспалении мозговых оболочек), отите, гнойном лабиринтите (воспаление среднего уха) и даже аденоидах.
- Хронические сосудистые болезни – сахарный диабет, гипертония на последних стадиях, атеросклероз.
- Заболевания позвоночного столба – спондилез, спондилолистез, унковертебральный артроз 1-4 шейных позвонков.
- Травмы – акустические (длительное воздействие громкого шума – больше 90 дБ в диапазоне частот от 4000 Гц), баротравмы (перепад давления), механические. К последним относят переломы и даже мелкие трещины височной кости, повреждения 8-ого черепного нерва (через порез), черепно-мозговые травмы, при которых затрагиваются слуховые центры головного мозга.
- Облучение – во время лучевой терапии при недоброкачественных опухолях, на фоне длительного контакта с радиоактивным объектом.
- Химическое поражение – лекарственное (прием аминогликозидов, особенно с диуретиками, цитостатиков, противомалярийных препаратов, Викодина), токсическое (отравление ртутью, анилином и пр.), бытовое (алкоголь, никотин).
- Аутоиммунные заболевания, аллергические реакции (постоянный аллергический ринит приводит к развитию хронического аллергического отита).
- Отосклероз – патологий рост кости в среднем ухе, развивающийся на фоне метаболических нарушений.
- Возрастные изменения – на фоне общей атрофии нервно-рецепторного аппарата.
Симптомы
Клиническая картина при тугоухости по нейросенсорному типу, со слов врачей, практически не зависит от причин развития заболевания, поэтому у большинства пациентов симптоматика схожая. Исключение составляют только лица с цереброспинальным менингитом. Главным признаком болезни является снижение слуха, которое беспокоит с 1-ой стороны или с обеих сразу и необязательно одинаково. В качестве примера: левое ухо может почти полностью утратить свои функции, а правое не улавливать только шепот. Преимущественно развитие проблемы происходит так:
- Человек начинает испытывать проблемы со слышимостью низких звуков.
- По мере развития болезни страдает и восприятие высоких частот.
Нейросенсорное ухудшение слуха постепенно (или очень быстро – зависит от характера течения болезни) обрастает дополнительными симптомами, среди которых самым частым является тиннитус: шум в ушах, диагностированный у 92% больных. Он может проявляться звоном, колебанием тональностей с низких на высокие, ощущением радиопомех, ровным гулом. Затрагивает тиннитус тоже как 1 ухо, так и 2 сразу. Если же сенсоневральная тугоухость развилась на фоне травмы, может присутствовать боль в пораженном ухе. Дополнительно не исключены следующие проблемы:
- головокружение, особо сильно беспокоящее при ходьбе;
- перманентная тошнота, рвота (на фоне кохлеовестибулярного синдрома – потери равновесия);
- неустойчивость походки, пошатывание во время ходьбы, риск падения на повороте;
- нарушения координации во время выполнения бытовых задач.
Острая тугоухость
Внезапное появление симптоматики, преимущественно в темное время суток – то, чем особенно ярко характеризуется острая нейросенсорная тугоухость. За промежуток от 3-х до 12-ти ч. у человека, ранее не получавшего намеков на ухудшение звуковосприятия, дают о себе знать основные признаки этого заболевания: снижение слышимости, тиннитус. Преимущественно острая форма проявляется на фоне инфекционного заболевания, стресса. Полная клиническая картина проявится в течение 3-х суток, а сохранится на несколько недель (до месяца). Самыми явными проявлениями остаются:
- потеря слуха;
- нарастающий шум в ушах (писк, звон);
- постоянное головокружение, сопровождающееся тошнотой;
- нарушение сна.
Хроническая
Ввиду длительного течения болезни, при котором снижение слуха становится все более явным, вплоть до неспособности больного разборчиво воспринимать даже громкую речь рядом с собой, хроническая сенсоневральная тугоухость сопровождается психоэмоциональными расстройствами. Среди самых явных:
- постоянные колебания настроения;
- потеря социальных контактов;
- утрата работоспособности.
Упомянутые выше симптомы (нарушения координации, головокружение, проблемы походки) усиливаются и ослабевают – постоянными являются только регресс слуха и тиннитус. В пожилом возрасте, если у человека наступила частичная глухота, а тугоухость по нейросенсорному типу сопровождается сосудистыми проблемами, затрагивающими головной мозг, ситуация осложняется:
- появлением галлюцинаций;
- нарушениями памяти (по мере развития болезни они усиливается);
- проблемами мышления.
Осложнения
Основной опасностью, возникающей в случае отсутствия надлежащего лечения, игнорирования симптоматики или неправильно подобранных терапевтических мер, является полная глухота. Обратимым нейросенсорное нарушение слуха считается только на начальной стадии (преимущественно это острая форма), а после врач способен лишь затормозить патологический процесс и перевести в вялотекущее состояние – погибающие нервные волокна не регенерируют.
Диагностика
Отоларинголог, к которому обратился пациент с жалобами на слух, странный шум в ушах, для подтверждения или опровержения диагноза «сенсоневральная тугоухость» должен не только полностью составить клиническую картину на основании описанной симптоматики. Важную роль играют несколько исследований остроты слуха, среди которых особенно эффективна аудиометрия:
- Тональная пороговая – методика с использованием специального прибора под названием аудиометр, который помогает определить порог слышимости (единица изменения – дБ), воздушную и костную проводимость. Если наблюдается нейросенсорное ухудшение слуха, на выданном графике будет наклонная линия (в норме она горизонтальная).
- Речевое исследование слуха – преимущественно оценивается восприятие пациентом шепота, при этом врач отходит от него на 6 м, каждое ухо проверяется отдельно. Исследование проводится через произнесение слов с низкими звуками (должны восприниматься с указанного расстояния) и высокими (в норме улавливаются при дистанции с источником звука в 20 м).
- Камертональные пробы (исследование камертоном по Веберу, Федеричи или Ринне) – как элемент тональной аудиометрии. Используются камертоны низкой и высокой частотности, располагаемые во время проверки слуха посередине головы, на сосцевидном отростке, у слухового прохода (зависит от выбранной методики). При нейросенсорном нарушении слуха латерализация (процесс связи различных процессов с конкретным полушарием головного мозга) звука по тесту Вебера будет происходить в более здоровое ухо, а по тесту Ринне воздушная проводимость будет лучше костной.
Результатом такого исследования становится аудиограмма – график, который отражает остроту слуха. Строится он отдельно для каждого уха, согласно международным правилам для левого используется синий цвет, а для правого – красный. Аудиограмма при нейросенсорной тугоухости всегда представляет собой наклонную линию, по виду которой врач устанавливает степень тяжести болезни. Аналогичную картину представляют мобильные приложения для самостоятельного проведения тональной аудиометрии, но они не заменяют обследования у врача. Дополнительно могут назначаться:
- Вестибулометрические тесты – проведение проб с раздражением вестибулярных рецепторов: при помощи вращения пациента, вливания жидкости во внешний слуховой проход, изменения давления воздуха в нем.
- Электрокохлерография – исследование, проводящееся при помощи микроэлектрода, помещаемого на барабанную перепонку под анестезией. Проводится процедура 1–1,5 ч.
С целью уточнения этиологии заболевания может потребоваться визит к кардиологу, отоневрологу, эндокринологу, офтальмологу. При подозрениях на проблемы позвоночного столба, травмы, заболевания нервной системы могут назначаться МРТ (реже – компьютерная томография) головы, шеи, энцефалограмма. Дополнительно проводят дифференциальную диагностику, чтобы отделить нейросенсорное нарушение слуха от:
- хронического отита;
- рассеянного склероза;
- болезни Меньера;
- лабиринтита;
- невриномы слухового нерва;
- сосудистых заболеваний головного мозга.
Лечение нейросенсорной тугоухости
Целью всех терапевтических мер, предпринимаемых специалистами, является остановка прогрессирования заболевания, сохранение остроты слуха на текущем уровне и устранение основной симптоматики, поэтому лечение комплексное. Подразумевается медикаментозное вмешательство и физиопроцедуры. Методики подбираются согласно характеру течения болезни, степени глухоты:
- исключение громких звуков (касается разговоров, музыки, бытового шума) – для всех случаев тугоухости;
- внутривенные глюкокортикостероиды, если произошел внезапный неврит уха;
- прием антиоксидантов и инъекции улучшающих кровообращение лекарств на острой стадии болезни;
- лечение сопутствующих заболеваний (относящихся к числу факторов риска) при хронической стадии тугоухости;
- следование поддерживающей лечебной схеме каждые полгода (или чаще) для предотвращения рецидивов у больных с подострой или хронической формой.
При остром сенсоневральном нарушении слуха показана госпитализация в неврологическое (реже – отолорингологическое) отделение и последующее лечение в стационаре. В такой ситуации шанс на восстановление слуха при нейросенсорной тугоухости уже на 1-ом месяце лечения составляет 93%. После выписки пациенту могут назначить те же группы медикаментов, что использовались в стационаре, но перорально. На хроническую форму можно воздействовать амбулаторно (дома).
Медикаментозное лечение
На раннем этапе болезни эффективность лекарственных препаратов существенно выше, чем при воздействии на запущенную тугоухость. Выбор медикаментов производится исключительно с врачом и с оглядкой на форму, которую приняло заболевание. Преимущественно назначаются такие средства:
- Кортикостероиды (Дексаметазон) – максимально результативны при внезапном возникновении нейросенсорного нарушения слуха, если их использовать в первые сутки. Длительность лечения – до недели, дозировки высокие, применение внутривенное.
- Противовирусные средства (Ремантадин, Интерферон) – для борьбы с нарушениями слуха на фоне вирусных заболеваний.
- Гистаминомиметики (Бетасерк) – назначаются при сильном головокружении.
- Спазмолитические препараты (Папаверин, Дибазол) – как симптоматическое средство.
- Метаболические средства (Кокарбоксилаза) – с целью стимуляции обменных процессов.
- Антибактериальные лекарства – если наблюдается бактериальная инфекция (присоединенная или вызвавшая основное заболевание).
Дополнительно могут назначаться психотропные лекарственные средства, если у пациента наблюдаются нервно-психические расстройства), гипотензивные (для гипертоников). Полезны будут и усиливающие микроциркуляцию крови (Кавинтон) и витаминные препараты – на основе витаминов группы В (Нейрорубин), чтобы стимулировать восстановление нервной ткани. Особого внимания заслуживают следующие медикаменты разных групп:
- Трентал – ангиопротектор, воздействующий на состояние крови: уменьшает ее вязкость, усиливает микроциркуляцию в областях с нарушением кровообращения, улучшает показатели эластичности эритроцитов. Работает на пентоксифиллине. Назначается при проблемах мозгового кровообращения, отосклерозе. Запрещен при склонности к кровотечениям, инфаркте миокарда, геморрагическом инсульте. Применение внутривенное или внутримышечное, дозировку подбирает врач. Трентал может провоцировать большое количество побочных реакций, поэтому для самолечения не используется.
- Нейровитан – относительно безопасный комплекс витаминов группы В, назначаемый при заболеваниях нервной системы. Запрещен при язве желудка, тромбоэмболии, эритремии. Может вызывать слабость, тахикардию, повышение температуры, колебания давления, тошноту. Применяется на протяжении месяца в количестве до 4-х таблеток за сутки. У детей старше 8-ми лет максимальная суточная доза – 3 таблетки.
- Бетагистин – препарат, воздействующий на микроциркуляцию лабиринта, назначается пациентам с патологиями вестибулярного аппарата. Работает на одноименном веществе, является синтетическим аналогом гистамина, агонистом рецепторов сосудов внутреннего уха и вестибулярных ядер центральной нервной системы. Помогает устранить головокружение, тошноту, шум в ушах. Не назначается при беременности, непереносимости лактозы, лицам до 18-ти лет. Дозировка – 1 таблетка до 3 р./сутки. Побочные реакции преимущественно аллергического характера: сыпь, крапивница.
Физиотерапевтическое лечение
Начальная стадия нейросенсорной потери слуха поддается лечению при помощи физиопроцедур, которые останавливают патологический процесс и помогают справиться с головокружением, тошнотой, проблемами равновесия, нервно-психическими расстройствами. Физиолечение комбинируется с медикаментозной терапией, поскольку одиночно малоэффективно. Отоларингологи зачастую назначают такие процедуры:
- Иглорефлексотерапия – акупунктура, воздействие тонкими иглами на особые точки, отвечающие за состояние внутренних органов и систем. Методика восточного происхождения, курс состоит из 10 сеансов.
- Гипербарическая оксигенация – во время процедуры больной вдыхает воздух, активно насыщенный кислородом и находящийся под высоким давлением, что улучшает кровоснабжение клеток внутреннего уха. Курс лечения тоже состоит из 10 сеансов.
- Магнитотерапия – местное воздействие статического магнитного поля переменных или постоянных частот, положительно влияющее на состояние сосудов, нервную систему, устраняющее боль и воспаление.
- Фоноэлектрофорез – обеспечивает максимально быстрое проведение лекарств в пораженную область внутреннего уха, улучшает обменные процессы. Процедура проводится посредством наложения прокладок электродов (с лечебным веществом) на кожные покровы.
Слухопротезирование при нейросенсорной тугоухости
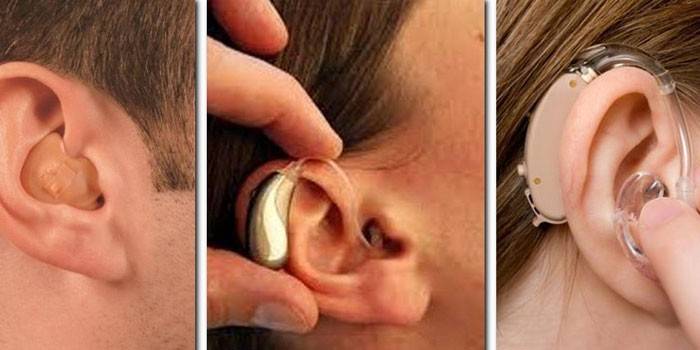
Если больной перестает четко различать речь и проблема постоянно прогрессирует, отоларинголог может предложить подобрать слуховой аппарат: устройство, которое фиксируется в ушной раковине и усиливает окружающие звуки. Такая методика подходит для лиц с тугоухостью по нейросенсорному типу 2 или 3 степени. Более тяжелые случаи требуют хирургической установки имплантов:
- Среднего уха – по принципу работы устройство аналогично слуховому аппарату, но оно инвазивное, внедряется в среднее ухо. Назначается операция при невозможности использовать внешний прибор.
- Кохлеарного – при двухстороннем поражении, отсутствии результата от слухового аппарата, последней стадии болезни. Благодаря такому импланту звуковой сигнал через стимулирующие нерв электроды передается в центры головного мозга.
Профилактика
Устранение описанных ранее факторов риска является единственным надежным способом защититься от нейросенсорного ухудшения слуха. Беременной женщине важно беречься от инфекций, своевременно лечить вирусные заболевания (грипп, парагрипп и пр.). Лицам всех полов и возрастов важно:
- избегать контакта с токсическими веществами и лекарственными препаратами;
- не злоупотреблять алкоголем;
- предотвращать контакты с источниками сильного шума (прослушивание громкой музыки, частые походы на акустические концерты);
- обеспечить защиту органам слуха при профессиональной деятельности, связанной с акустическими нагрузками (шум, вибрация).
Видео
 Жить здорово! Тугоухость. Снижение слуха.(06.03.2017)
Жить здорово! Тугоухость. Снижение слуха.(06.03.2017)
Статья обновлена: 13.05.2019
