Фенилкетонурия - генетические причины заболевания, симптомы, диагностика и лечение
Заболевание, возникновение которого связано с изъянами в генетическом клеточном аппарате, - фенилкетонурия – входит в немногочисленный перечень наследственных болезней, поддающихся лечению. Первооткрывателем этого недуга был врач из Норвегии И.А. Феллинг, позже было выявлено, что за развитие и течение болезни отвечает единственный ген, именуемый геном фенилаланингидроксилазы (длинное плечо 12ой хромосомы, содержащей до 4,5% всего материала ДНК клетки). Наследуемый дефект приводит к частичной или полной деактивации фермента печени фенилаланин-4-гидроксилазы.
Как проявляется болезнь фенилкетонурия
Наследственное заболевание фенилкетонурия (ФКУ) приводит к хроническому отравлению организма токсическими веществами, образованных вследствие нарушенного метаболизма аминокислот и процесса гидроксилирования фенилаланина. Постоянная интоксикация вызывает поражение центральной нервной системы (ЦНС), проявлением чего выступает прогрессирующее снижение интеллекта (фенилпировиноградная олигофрения).
Болезнь Феллинга проявляется в избыточном накоплении в организме фенилаланина и продуктов его неправильного обмена. К другим факторам развития фенилкетонурии относится нарушенное транспортирование аминокислот через гематоэнцефалический барьер, низкое количество нейротрансмиттеров (серотонин, гистамин, допамин). При отсутствии своевременного лечения заболевание приводит к умственной отсталости и может стать причиной гибели ребенка.

Механизм развития заболевания
Причинообразующим фактором возникновения генных нарушений является метаболический блок, который препятствует образованию фенилаланин-4-гидроксилазы (фермент, отвечающий за превращение аминокислоты фенилаланина в тирозин). Протеиногенная аминокислота тирозин является составной частью белков и пигмента меланина, поэтому является необходимым элементом для функционирования всех систем организма, а ее нехватка приводит к ферментопатии.
Следствием подавления образования метаболита, вызванного мутационной инактивацией фермента, является активирование вспомогательных путей обмена фенилаланина. Ароматическая альфа-аминокислота в результате дефектных обменных процессов распадается на токсические производные, которые в нормальных условиях не образуются:
- фенилпировиноградную кислоту (фенилпируват) – жирно-ароматическая альфа-кетокислота, ее образование приводит к миелинизации отростков нейронов и слабоумию;
- фенилмолочную кислоту – продукт, образовавшийся при восстановлении фенилпировиноградной кислоты;
- фенилэтиламин – начальное соединение для биологически активных передатчиков электрохимических импульсов, повышает концентрацию дофамина, адреналина и норадреналина;
- ортофенилацетат – токсичное вещество, вызывающее нарушение обменных процессов жироподобных соединений в головном мозге.
Медицинская статистика свидетельствует о том, что патологически измененный ген присутствует у 2% населения, но при этом он никак не проявляет себя. Генетический дефект передается ребенку от родителей только при наличии заболевания у обоих партнеров, при этом младенец в 50 % случаев становится носителем мутировавшего гена, оставаясь здоровым. Вероятность того, что фенилкетонурия у новорожденных приведет к заболеванию, составляет 25%.
По какому типу наследуется
Болезнь Феллинга является генетическим отклонением, наследуемым по аутосомно-рецессивному типу. Такой тип наследования означает, что развитие признаков врожденного заболевания произойдет только при наследовании ребенком по одной дефектной генокопии от обоих родителей, которые являются гетерозиготными носителями видоизмененного гена.
Развитие врожденного заболевания в 99% случаев вызывает мутация гена, ответственного за кодирование фермента, обеспечивающего синтез фенилаланин-4-гидроксилазы (классическая фенилкетонурия). До 1% генетических заболеваний связаны с мутационными изменениями, происходящими в других генах, и вызывающих недостаточность дигидроптеридинредуктазы (ФКУ II типа) или тетрагидробиоптерина (ФКУ III типа).
Фенилкетонурия у детей
Классическая форма генетического заболевания у детей в большинстве случаев проявляется во внешне различимых признаках, начиная с 3-9 месяца жизни. Новорожденные, имеющие дефектный ген, выглядят здоровыми, отличительной особенностью бывает специфический хабитус (внешний облик) ребенка. Выраженная симптоматика появляется через 6-12 месяцев после рождения.
ФКУ II типа характеризуется тем, что первые клинические симптомы появляются спустя 1,5 года с момента появления на свет. Признаки заболевания не исчезают после диагностирования генетических отклонений и начала диетотерапии. Этот вид врожденной болезни нередко приводит к летальному исходу на 2-3 году жизни ребенка. Самыми частыми симптомами ФКУ II типа являются:
- выраженные отклонения в умственном развитии;
- гиперрефлексия;
- нарушение двигательных функций всех конечностей;
- синдром бесконтрольных мышечных сокращений.
- высокая степень умственной отсталости;
- явно уменьшенный размер черепа по отношению к другим частям тела;
- спастичность мускулатуры (при этом возможна полная обездвиженность конечностей).

Проявления болезни Феллинга
В ходе клинических исследований и наблюдений были выдвинуты предположения, что влияние токсичных производных фенилаланинового обмена вызывает снижение интеллектуальных способностей, которое носит прогрессирующий характер и может привести к слабоумию (олигофрении, идиотии). Среди предполагаемых причин необратимых нарушений мозговой деятельности самой обоснованной считается вызванная снижением уровня тирозина нехватка нейромедиаторов, передающих импульсы между нейронами.
Точную причинно-следственную связь между наследственным заболеванием и нарушениями мозга до настоящего времени не выявлено, как и механизм развития вследствие фенилкетонурии таких психических состояний, как эхопраксия, эхолалия, приступов злости и раздражительности. Данные результатов анализов свидетельствую о том, что фенилаланин оказывает прямое токсическое действие на мозг, что тоже может вызывать снижение интеллекта.
Телосложение и фенотипические особенности
Ввиду того, что насыщенность пигментом кожи и волос зависит от уровня тирозина в митохондриях гепатоцитов, а фенилкетонурия приводит к остановке конверсии фенилаланина, пациенты с этим заболеванием имеют фенотипические особенности (рецессивные признаки). Повышенный мышечный тонус становится причиной появления отклонений в телосложении – оно становится диспластическое. К отличительным внешним признакам фенилкетонурии относятся:
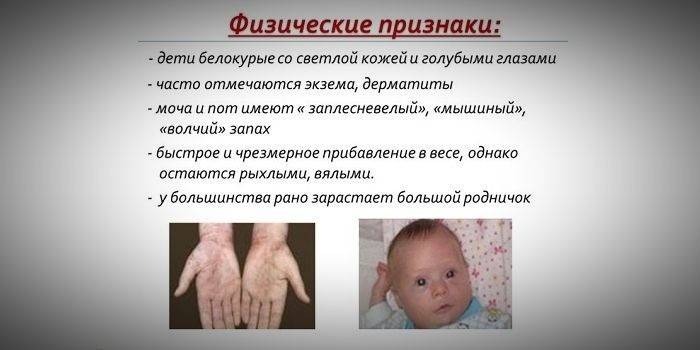
- гипопигментация – светлая кожа, бледно-голубые глаза, обесцвеченные волосы;
- синюшность конечностей;
- уменьшенный размер головы;
- специфическое положение тела – при попытках стоять или сидеть ребенок принимает позу «портного» (руки и ноги согнуты в суставах).
Симптомы заболевания
При своевременном обнаружении болезнь Феллинга поддается успешному лечению путем корректировки питания, и развитие ребенка происходит в соответствии его возрастной группе. Трудность выявления генной мутации заключается в том, что ранние признаки тяжело обнаружить даже опытному педиатру. Выраженность симптоматики врожденного заболевания усиливается по мере взросления ребенка, потому что употребление белковой пищи способствует развитию нарушений ЦНС.
Признаки у новорожденных
На протяжении первых дней жизни ребенка признаки патологических отклонений обнаружить трудно – малыш ведет себя естественно, задержки в развитии не наблюдается. Симптомы заболевания впервые начинают проявляться через 2-6 месяцев после рождения. Родителей должно насторожить поведение малыша, которое характеризуется низкой активностью, вялостью, или, наоборот, беспокойством, гипервозбудимостью.
С началом грудного вскармливания в организм новорожденного с молоком начинают поступать белки, что служит катализатором появления первых признаков, однозначно свидетельствующих о том, что заболевание начало прогрессировать. К специфическим клиническим проявлениям болезни относятся:
- постоянная рвота (зачастую принимаемая за врожденное сужение привратника);
- частое срыгивание;
- отсутствие реакции на внешние раздражители;
- мышечная дистония (сниженное напряжение мышц);
- судорожный синдром (судороги эпилептического или неэпилептического характера).
Симптомы у детей после 6 месяцев
Если манифестация генетической болезни не произошла (или не была замечена) в течение первых 6 месяцев с момента рождения ребенка, то после этого периода уже можно точно определить отставание в психомоторном развитии. Симптомами генетических нарушений, вызванных ферментным дефицитом, у детей, старше полугода, являются:
- снижение активности (вплоть до полной безучастности);
- отсутствие попыток к самостоятельному вставанию, сидению;
- особенный «мышиный» запах кожи (запах плесени возникает вследствие выведения токсических производных фенилаланина через потовые железы и мочу);
- потеря способности к визуальному распознаванию лиц родителей;
- шелушение кожи;
- появление дерматитов, экзем, склеродермии.
Прогрессирование заболевания при отсутствии лечения в детском возрасте
Если отклонения в развитии не были выявлены в младенческом возрасте, и соответствующее лечение не проводилось, то заболевание начинает активно прогрессировать и нередко приводит к инвалидности. Отсутствие терапии на раннем этапе болезни вызывает появление следующих симптомов болезни уже в возрасте 1,5 лет:
- микроцефалия (уменьшенные размеры головного мозга);
- прогнатия (смещение верхнего зубного ряда вперед);
- позднее прорезывание зубов;
- гипоплазия эмали (истончение или полное отсутствие зубной эмали);
- задержка речевого развития вплоть до полного отсутствия речи;
- 3, 4 степень олигофрении (задержка психического развития, умственная отсталость);
- врожденные пороки сердца (дефекты в структуре сердечной мышцы, отделах сердца, крупных сосудах);
- расстройства вегетативной системы (акроцианоз, повышенная потливость, артериальная гипотония);
- запоры.
Причины и провоцирующие факторы
Для проявления мутации с аутосомно-рецессивным характером наследования дефектный ген должен быть унаследован от обоих родителей. Генетические заболевания такого типа встречаются с одинаковой частотой у новорожденных мальчиков и девочек. Патогенез ФКУ предопределяется нарушением обмена фенилаланина, который может протекать в 3 формах. Лечению диетотерапией поддается только классическая фенилкетонурия I типа.
Атипичные формы заболевания нельзя вылечить путем корректировки питания. Эти отклонения вызваны дефицитом тетрагидроптерина, дегидроптеринредуктазы (реже - пирувоилтетрагидроптеринсинтазы, гуанозин-5-трифосфатциклогидролазы и др.). Большинство случаев летальных исходов зафиксировано среди больных редкими вариациями ФКУ, при этом клинические проявления всех форм болезни аналогичны. Риск рождения ребенка с мутировавшим геном фенилаланингидроксилазы возрастает, если его родители являются близкими родственниками (при близкородственных браках).
Диагностика
При подозрении на генетические нарушения диагноз устанавливается на основании совокупности данных, полученных в результате изучения анамнеза болезни – генеалогических сведениях, результатах клинических и медико-генетических исследований. Для своевременного выявления врожденных заболеваний (ФКУ, муковисцидоза, галактоземии и др.) разработана программа обязательного массового обследования в лабораторных условиях всех новорожденных детей (неонатальный скрининг).
Если будущие родители знают о носительстве мутировавшего гена, современная медицина предлагает способы обнаружения дефекта на этапе беременности (дородовая диагностика плода инвазивным методом). Для разделения фенилкетонурии на виды по степени тяжести применяется условная классификация, которая основана на уровне фенилаланина в безфибриногенной жидкости, полученной из плазмы крови:
- Тяжелая фенилкетонурия – 1200 мкмоль/л.
- Средняя – 60-1200 мкмоль/л.
- Легкая (не требует лечения) – 480 мкмоль/л.
Скрининг-тест
Выявление генетических отклонений происходит в несколько этапов. На первом этапе в роддоме у всех младенцев на 3-5 день жизни осуществляется забор периферической крови (из пятки) для исследований. Материал наносится на бумажный бланк и отправляется в биохимическую лабораторию, где происходит его биохимический анализ. На втором этапе скриннинг-теста определяется соответствие концентрации фенилаланина нормальному значению.

Если патологических изменений не обнаружено, диагностика завершается, о чем делается запись в карте ребенка. При наличии отклонений от нормы результаты диагностики направляются врачу-педиатру для обеспечения уточняющего исследования образца крови новорожденного. Здоровье малыша зависит от своевременного и точного выполнения всех мероприятий по выявлению отклонений. Если диагноз подтвердится после повторного скрининг-теста, родители ребенка будут направлены в клинику к детскому генетику для назначения лечения.
Анализы и исследования для подтверждения диагноза
Повторная диагностика при обнаружении во время проведения первичного скрининг-теста отклонений от нормы осуществляется путем повторной сдачи анализов. Помимо определения содержания фенилаланина в крови к методам диагностики ФКУ у детей и взрослых относятся:
- проба Феллинга – определение фенилпировиноградной кислоты в моче путем добавления к биоматериалу хлорида железа (происходит окрашивание в сине-зеленый цвет);
- тест Гатри – оценка степени реакции микроорганизмов на продукты обмена или ферменты, содержащиеся в крови пациента;
- хроматография – изучение химических свойств веществ, распределенных между двумя фазами;
- флуориметрия – облучение биоматериала монохроматическим излучением для определения концентрации содержащихся в нем веществ;
- электроэнцефалография – диагностика электрической активности головного мозга;
- магнитно-резонансная томография – возбуждение атомных ядер клеток электромагнитными волнами и измерение их отклика.
Лечение классической фенилкетонурии
В основе терапии фенилкетонурии лежит ограничение потребления продуктов, являющихся источником белков животного и растительного происхождения. Единственным способом успешного лечения является диетотерапия, адекватность которой оценивается по содержанию фенилаланина в сыворотке крови. Предельно допустимый уровень аминокислоты у больных разных возрастных групп составляет:
- у новорожденных и детей до 3 лет – до 242 мкмоль/л;
- у дошкольников – до 360 мкмоль/л;
- у пациентов в возрасте от 7 до 14 лет – до 480 мкмоль/л;
- у подростков – до 600 мкмоль/л.
От того, на каком этапе заболевания произведена коррекция рациона, зависит эффективность диеты. При ранней диагностике врожденной патологии диетотерапия назначается с 8 недели жизни (после этого периода уже начинаются необратимые изменения). Отсутствие своевременных мер приводит к осложнениям и снижению уровня интеллекта на 4 бала за 1 месяц с момента рождения до начала лечения.

Ввиду того, что лечебная диета при фенилкетонурии предполагает полное исключение из рациона животного белка, появляется необходимость применения других источников необходимых аминокислот, а также витаминов группы В, кальций- и фосфорсодержащих минеральных соединений. К продуктам, назначаемым в качестве добавок к безбелковому рациону, относятся:
- белковые гидролизаты (Амиген, Аминазол, Фибриносол);
- не содержащие фенилаланин смеси, насыщенные незаменимыми аминокислотами – Тетрафен, Фенил-фри.
Наряду с лечебными мерами по устранению причины нарушений функционирования организма следует проводить симптоматическое лечение, направленное на устранение дефектов речи и нормализацию координации движений. Комплексная терапия включает физиотерапевтические процедуры, массаж, помощь логопеда, психолога, выполнение гимнастических упражнений. В ряде случае совместно с диетотерапией показан прием антиконвульсантов, ноотропных и сосудистых препаратов.
Особенности лечения атипичных форм
Фенилкетонурия II и III типа не поддается лечению низкобелковой диетой – уровень фенилаланина в крови остается неизменным при ограничении поступления белка в организм или клиническая симптоматика прогрессирует даже при снижении уровня аминокислоты. Эффективная терапия этих форм заболевания осуществляется с применением:
- тетрагидробиоптерина – фактора пораженного фермента;
- синтетических аналогов тетрагидробиоптерина – эти вещества лучше проникают через гематоэнцефалический барьер;
- препаратов заместительной терапии – не устраняют причину фенилкетонурии, но поддерживают нормальное функционирование организма (Леводопа совместно с Карбидофой, 5-окситриптофан, 5-формилтетрагидрофолат);
- гепатопротекторов – поддерживают функционирование печени;
- противосудорожных средств;
- введения гена фенилаланингидроксилазы в печень – экспериментальный метод.
Особенности питания новорожденных и диетотерапия
На первом году жизни ребенка с ФКУ допустимо кормление грудным молоком, но его количество должно быть ограничено. До 6 месяцев допустимым уровнем потребления фенилаланина является 60-90 мг на 1 кг веса малыша (в 100 г молока содержится 5,6 мг фенилаланина). Начиная с 3 месяцев, рацион ребенка следует поэтапно расширять, вводя в него фруктовые соки и пюре.
Детям с 6 месяцев разрешено введение в рацион овощных пюре, каш (из саго), безбелковых киселей. После 7 месяцев можно давать малышу низкобелковые макаронные изделия, с 8 месяцев – хлеб, не содержащий белка. Возраст, до которого следует ограничивать поступление белка в организм больного ребенка, не установлен. Врачи до настоящего времени дискутируют по вопросу целесообразности пожизненной диетотерапии, но сходятся во мнении, что минимум до 18 лет необходимо придерживаться диетического питания.
Фенилкетонурия, диагностированная у женщины, не является поводом отказаться от рождения ребенка. Будущим мамам с ФКУ для предупреждения повреждения плода во время беременности и профилактики возможных осложнений необходимо до планируемого зачатия и во время вынашивания ребенка придерживаться диеты с ограничением фенилаланина (его уровень в крови должен быть до 242 мкмоль/л).
Безлактозные смеси для малышей
Диета при фенилкетонурии базируется на существенном уменьшении дозы натурального белка в суточном рационе, но организм новорожденного ребенка не может развиваться нормально при отсутствии необходимых микроэлементов. Для восполнения потребности малыша в белке применяются безлактозные аминокислотные смеси, которыми, согласно российскому законодательству, больные должны обеспечиваться бесплатно.
Толерантность грудничка к фенилаланину в течение первого года жизни стремительно изменяется, поэтому необходимо контролировать его концентрацию в крови ребенка и вносить корректировки в диету. Смеси рассчитаны на определенные возрастные группы:
- малышам до года назначаются Афенилак 15, Аналог-СП, PKU-1, PKU-mix, PKU Anamix;
- детям, старше 1 года, назначают обогащенные витаминами и минералами смеси с повышенным содержанием белка – PKU Prima, P-AM Universal, ФКУ-1, ФКУ-2, ХР Максамейд, ХР Максамум.

Диетические продукты для пополнения запасов белка
Одним из основных компонентов пищевой диеты при фенилкетонурии являются малобелковые продукты на основе крахмала. Эти добавки содержат гидролизат казеина, триптофан, тирозин, метионин, азот и обеспечивают суточную потребность организма ребенка в белке, который необходим для нормального развития и роста. Специализированными продуктами, восполняющими нехватку необходимых минералов и аминокислот при их нехватке в рационе питания, являются:
- Берлофен;
- Циморган;
- Минафен;
- Апонти.
Диета для детей дошкольного возраста и школьников
По мере адаптации организма к фенилаланину детям с возраста 5 лет можно постепенно уменьшать ограничения в питании. Расширение рациона происходит путем введения круп, молочных продуктов, мясных изделий. Школьники старших классов имеют уже высокую толерантность к фенилаланину, поэтому в этом возрасте можно продолжить расширение диеты, при этом необходимо отслеживать реакцию на все изменения в питании. Для контроля состояния ребенка применяются следующие способы:
- оценка неврологических показателей, психологического состояния;
- контроль показателей электроэнцефалограммы;
- определение уровня фенилаланина.
Группы продуктов при ФКУ
В рацион питания пациентов с ФКУ наряду с малобелковыми крахмалистыми продуктами и лечебными смесями входят и продукты натурального происхождения. При составлении меню следует четко рассчитывать количество потребляемого белка и не превышать рекомендованную врачом дозировку. Для исключения токсического влияния на организм разработаны 3 списка продуктов, которые содержат запрещенные (красный), нерекомендованные (оранжевый) и разрешенные (зеленый) позиции.
Красный список
Фенилкетонурия развивается на фоне отсутствия фермента, превращающего фенилаланин в тирозин, поэтому высокое содержание белка является поводом для отнесения продуктов в запрещенный (красный) список. Позиции из этого перечня следует полностью исключить рациона питания больного ФКУ:
- мясо;
- внутренние органы животных, субпродукты;
- колбасы, сосиски;
- морепродукты (в т.ч. рыба);
- яйца всех птиц;
- кисломолочные продукты;
- орехи;
- плоды бобовых и зерновых культур;
- соевые продукты;
- желатинсодержащие блюда;
- кондитерские изделия;
- аспартам.
Оранжевый список
Продукты, которые должны дозировано поступать в организм ребенка с диагнозом ФКУ, включены в оранжевый список. Включение в рацион питания позиций из этого перечня допустимо, но в строго ограниченном количестве. Эти продукты хоть и содержат не много белка, но тоже могу повысить уровень фенилаланина, поэтому их употребление не рекомендовано:
- консервированные овощи;
- блюда из картофеля и риса;
- капуста;
- молоко;
- щербет.
Зеленый список
Безбелковые продукты разрешены к употреблению больными с диагнозом фенилкетонурия без ограничений. Перед покупкой позиций из зеленого списка необходимо изучить состав, указанный на упаковке, и убедиться, что там не содержится краситель аспартам, содержащий фенилаланин:
- фрукты;
- овощи (за исключением картофеля и капусты);
- ягоды;
- зелень;
- крахмалистые крупы (саго);
- мед, сахар, варенье;
- мучные изделия из кукурузной или рисовой муки;
- масла, жиры (сливочное, растительное, оливковое).
Как контролировать уровень фенилаланина в крови
Фенилкетонурия является неизлечимым заболеванием, которое можно перевести в фазу стагнации путем применения диетотерапии и лечебно-профилактических мер. При изменении условий жизни, нарушении режима питания болезнь может опять обостриться, поэтому больным требуется пожизненное наблюдение. Процесс контроля заключается в периодическом определении уровня фенилаланина в крови. Частота сдачи анализов зависит от возраста пациента:
- до 3 месяцев – скрининг крови надо делать еженедельно до получения устойчивых результатов;
- от 3 месяцев до 1 года – 1-2 раза в месяц;
- от 1 до 3 лет – 1 раз за 2 месяца;
- старше 3 лет – ежеквартально.

Кровь для анализов сдается через 3-4 часа после приема пищи. Помимо скрининга развитие ФКУ контролируется путем определения нутритивного статуса, физического, эмоционального развития больного, уровня интеллектуальных способностей и развитости речи. По результатам наблюдений может возникнуть необходимость дополнительной диагностики с привлечением соответствующих специалистов.
Видео
 Наследственные болезни. Фенилкетонурия
Наследственные болезни. Фенилкетонурия
Статья обновлена: 13.05.2019
